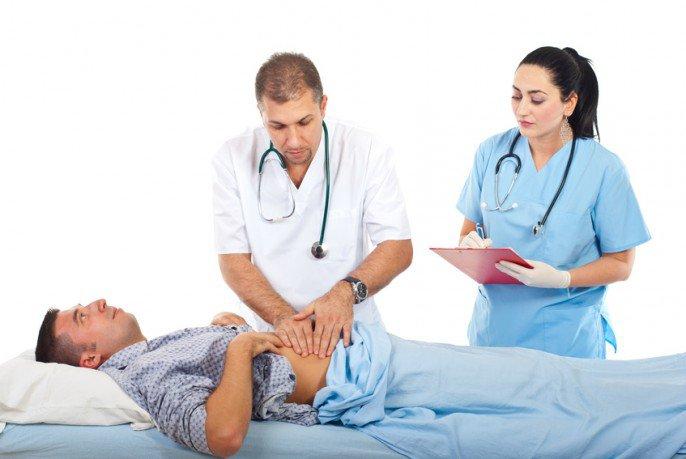
El páncreas posee una zona exocrina, la cual está encargada de la secreción de enzimas hacia la porción primaria del intestino delgado (duodeno), con la finalidad de permitir la degradación total de todos los alimentos para así producirse la absorción, estas enzimas se clasifican según el macronutriente a degradar: la amilasa pancreática se encarga de degradar a los carbohidratos, la lipasa se encarga de descomponer a los lípidos y la tripsina desconfigura a las proteínas. Cuando un paciente presenta una pancreatitis, es porque este grupo de enzimas se han activado dentro del tejido pancreático en lugar del intestino delgado, lo que resulta en una descomposición del páncreas seguido de una lesión significativa de este tejido; en otras palabras, se produce una autodigestion en el páncreas por parte de las enzimas digestivas activadas de forma temprana, normalmente esto se produce por una litiasis (calculo) biliar.
El páncreas, el hígado y la vesícula biliar, se encuentran conectados entre sí con el duodeno por medio de un conducto llamado “conducto colédoco”, cuando este pequeño conector se obstruye por cálculos la secreción del jugo pancreático lleno de enzimas se dificulta, permitiéndose así la activación de estas enzimas antes de llegar al intestino, degradando al tejido pancreático. Los síntomas de la pancreatitis es: dolor abdominal persistente, trastornos gastrointestinales (náuseas y vómitos), taquicardia, taquipnea, diaforesis (sudoración excesiva), hipotensión, ictericia (coloración amarilla en piel y mucosas) por la elevada concentración de bilis, entre otros; la manera de diagnosticar esta patología es por medio de un estudio físico, y determinando a nivel de laboratorio amilasa y lipasa sanguínea.